SAA/BPR Supplement Baden-Württemberg 2026
Mit dem Supplement Baden-Württemberg werden einzelne Inhalte der SAA/BPR 2025 für die rettungsdienstliche Praxis konkretisiert und ergänzt. Im Fokus stehen vor allem die Notarztnachforderung, das Erkennen sicherer Todeszeichen, der ALS-Algorithmus nach ERC 2025, die strukturierte Schmerztherapie sowie die Anwendung von Metamizol im Rettungsdienst.
Neu SAA/BPR Supplement BW 2026
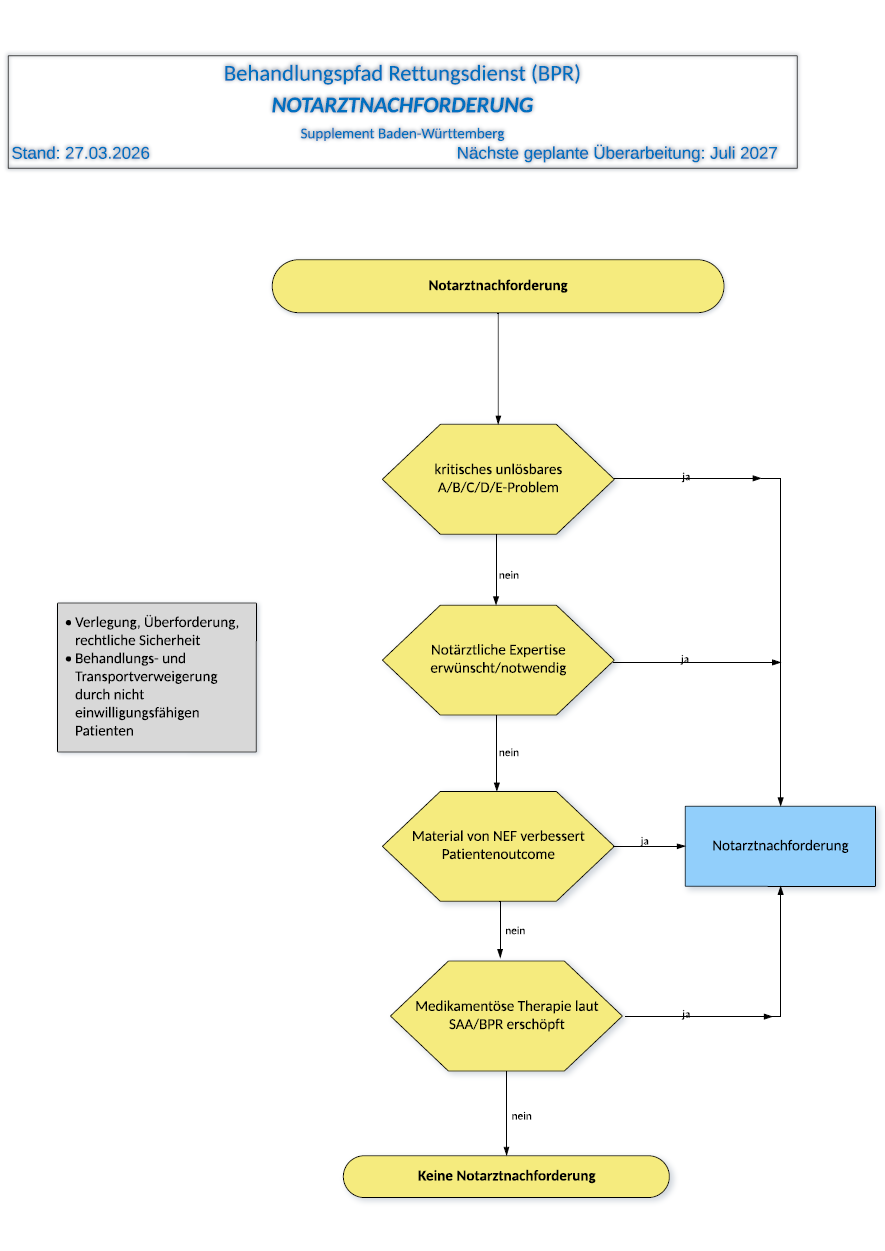
Notarztnachforderung
- Ein Notarzt soll nachgefordert werden, wenn ein kritisches unlösbares A/B/C/D/E-Problem besteht, notärztliche Expertise erwünscht oder notwendig ist, das NEF-Material das Outcome verbessert oder die medikamentöse Therapie laut SAA/BPR ausgeschöpft ist.
- Zusätzlich werden Sonderfälle genannt wie Verlegung, Überforderung, rechtliche Sicherheit sowie Behandlungs- oder Transportverweigerung durch nicht einwilligungsfähige Patienten.
Bedeutung für die Praxis:
Das ist vor allem eine Hilfe für zwei Probleme: zu spätes Nachfordern und reflexhaftes Nachfordern ohne klare Indikation. Die Seite stärkt die Entscheidungssicherheit und macht deutlich, dass nicht nur Vitalbedrohung zählt, sondern auch rechtliche, strukturelle und therapeutische Grenzen des NotSan.
Neu SAA/BPR Supplement BW 2026
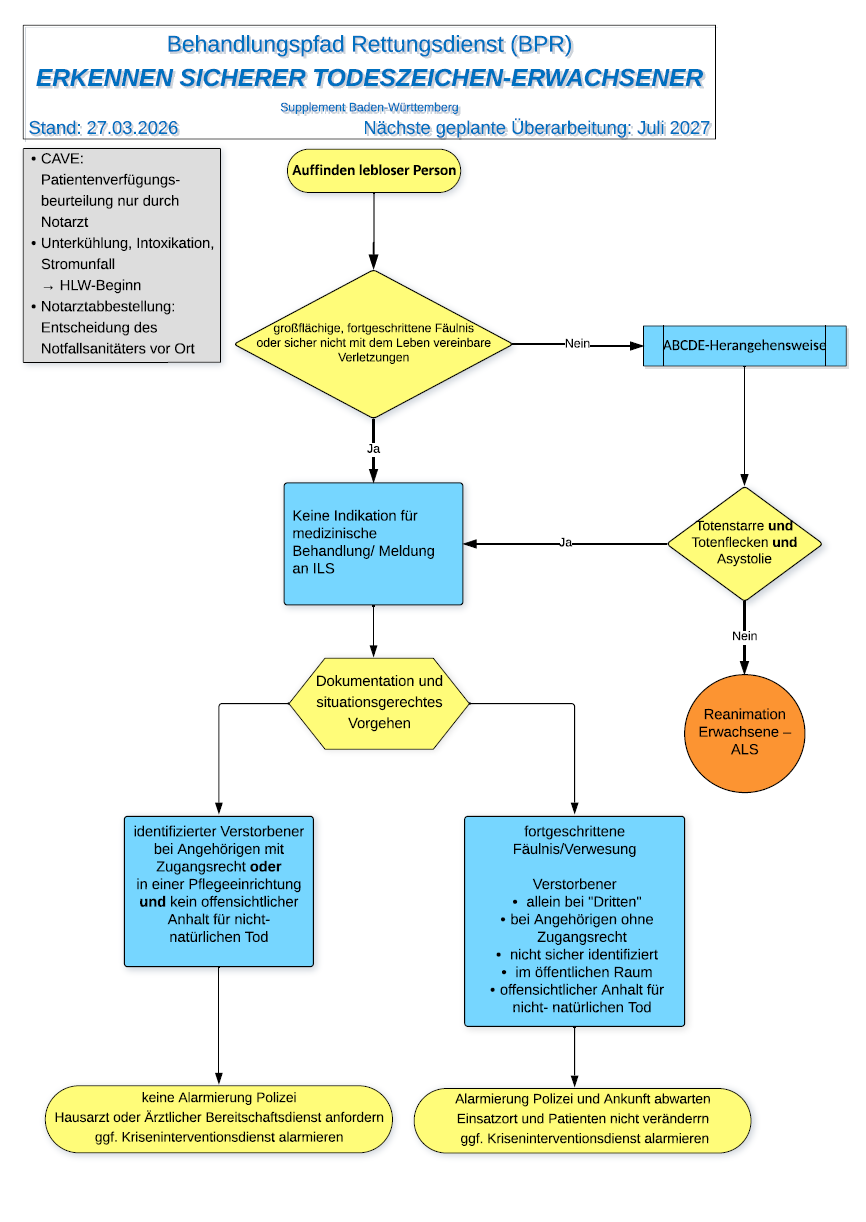
Erkennen sicherer Todeszeichen-Erwachsener
- Die Seite beschreibt das Vorgehen beim Auffinden einer leblosen Person. Zentrale Punkte sind die ABCDE-Herangehensweise, die Unterscheidung zwischen sicherem Tod und Reanimationsindikation sowie das weitere Vorgehen bei identifizierten Verstorbenen, Pflegeeinrichtungen, Angehörigen mit oder ohne Zugangsrecht, öffentlichem Raum und Verdacht auf nicht natürlichen Tod.
- Genannt werden auch wichtige Cave-Hinweise: Patientenverfügungsbeurteilung nur durch Notarzt, außerdem besondere Vorsicht bei Unterkühlung, Intoxikation und Stromunfall.
Bedeutung für die Praxis:
Hier geht es um sauberes, rechtssicheres Handeln in einem Bereich, in dem Fehler schnell unangenehm groß werden. Die Seite schafft Klarheit, wann reanimiert wird, wann keine medizinische Behandlung angezeigt ist und wann Polizei bzw. Kriseninterventionsdienst einbezogen werden sollten.
Besonders wichtig ist die Abgrenzung, dass der Einsatzort und der Verstorbene bei Hinweisen auf nicht natürlichen Tod nicht verändert werden sollen.
Neu SAA/BPR Supplement BW 2026
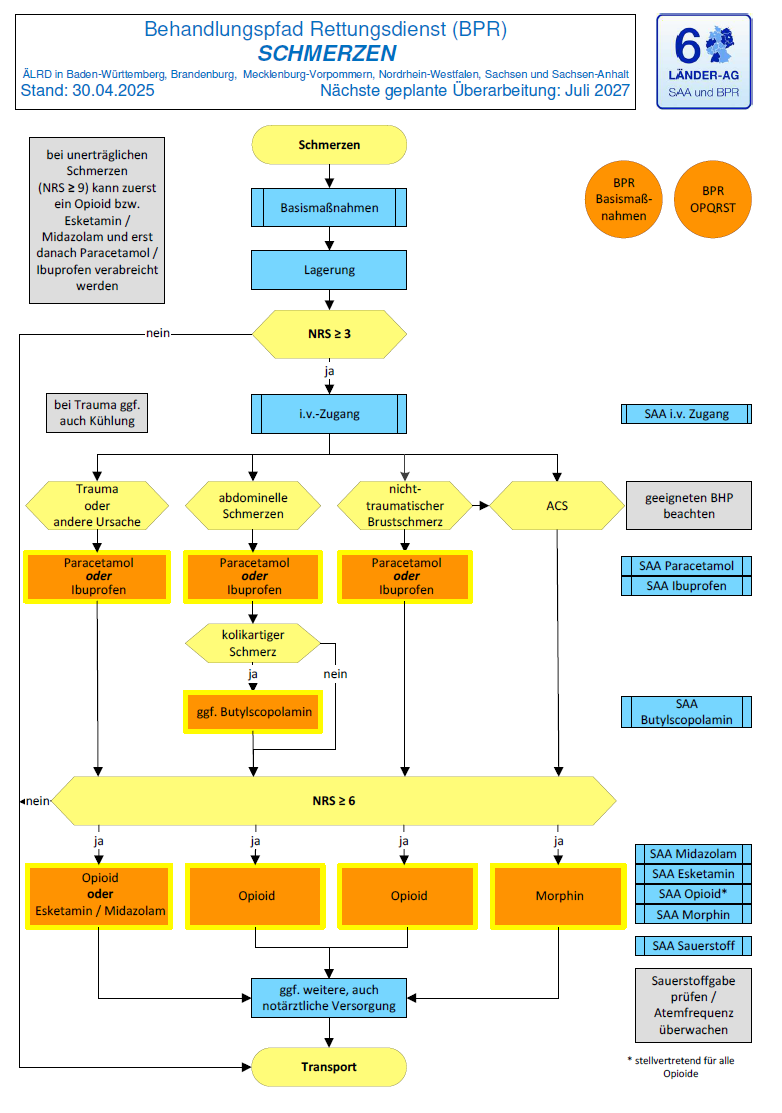
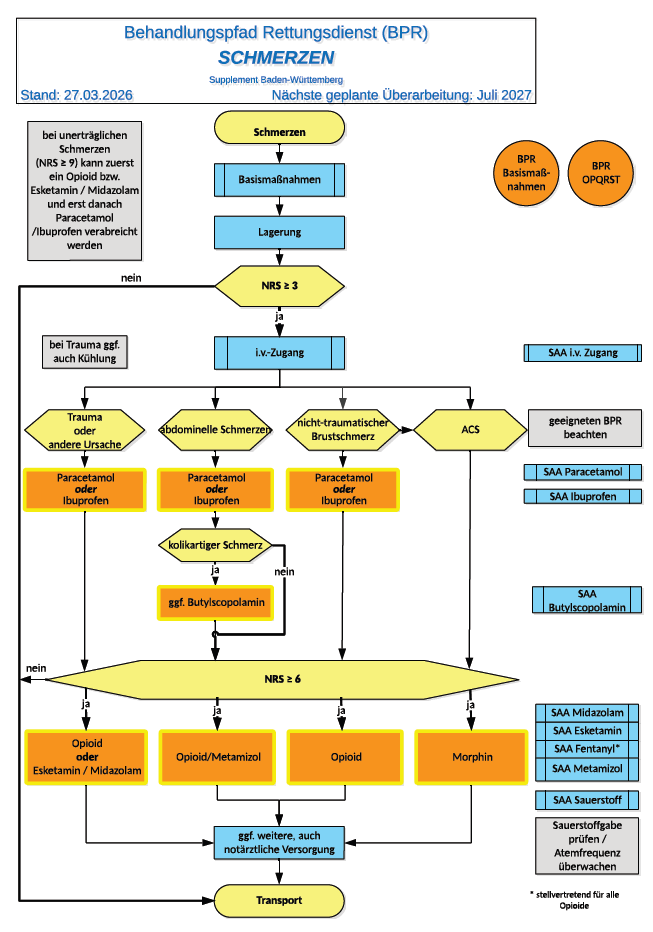
Schmerzen
Neu im BW-Supplement zum BPR Schmerzen ist vor allem die Integration von Metamizol in den Behandlungspfad, insbesondere bei abdominalen bzw. kolikartigen Schmerzen.
Der grundsätzliche Aufbau des Schmerz-BPR aus der SAA/BPR 2025 bleibt erhalten, wird aber durch eine zusätzliche, klar geregelte Therapieoption ergänzt. Grundlage dafür ist die neu ausgearbeitete SAA Metamizol mit definierten Indikationen, Kontraindikationen, Dosierung und Aufklärungspflichten.
Neu SAA/BPR Supplement BW 2026
Metamizol
Mit dem Supplement erhält Metamizol eine eigene, klar definierte SAA als zusätzliches Medikament.
Eingesetzt werden kann Metamizol bei starken abdominellen und/oder kolikartigen Schmerzen, wenn andere Maßnahmen nicht indiziert sind, sowie bei hohem Fieber, das auf andere Maßnahmen nicht anspricht.
Die Gabe soll langsam über 10 Minuten als Kurzinfusion mit 1 g erfolgen.
Gleichzeitig nennt die SAA klare Ausschlussgründe wie Hypotonie, instabile Kreislaufsituation, bekannte Überempfindlichkeit, Analgetika-Asthma, G6PD-Mangel, Porphyrie, Schwangerschaft/Stillzeit oder die gleichzeitige Einnahme von Immunsuppressiva oder Zytostatika.
Besonders hervorgehoben wird die seltene, aber relevante Gefahr einer Agranulozytose. Deshalb ist auch eine verpflichtende Patientenaufklärung vorgesehen: Bei Fieber, Halsschmerzen oder schmerzhaften Schleimhautveränderungen in den folgenden 10 Tagen soll sofort ärztliche Vorstellung erfolgen.
Bedeutung für die Praxis
Für den Rettungsdienst ist das eine wichtige Erweiterung. Das verbessert die Standardisierung und erhöht zugleich die Verantwortung: Wer Metamizol gibt, muss Indikation, Kontraindikationen, langsame Gabe, Kreislaufüberwachung und Aufklärung mitdenken.

SAA/BPR 2025
Mit der SAA/BPR 2025 wurde das bestehende Regelwerk in mehreren praxisrelevanten Punkten weiterentwickelt. Die Grundstruktur bleibt vertraut, inhaltlich wurden jedoch insbesondere die Schmerztherapie, einzelne Medikamenten-SAA, Applikationswege, Alters- und Gewichtsgrenzen, das Atemwegsmanagement sowie die strukturierte Übergabe und Patientenanmeldung überarbeitet oder neu aufgenommen.
Die aktuelle Fassung trägt den Stand 30.04.2025, die nächste geplante Überarbeitung ist für Juli 2027 vorgesehen.
Schmerztherapie ist jetzt regulärer Bestandteil der SAA/BPR
Eine der wichtigsten inhaltlichen Neuerungen ist die feste Integration der Schmerzbehandlung in die reguläre Version 2025.
Für die Praxis bedeutet das eine deutlich stärkere Standardisierung der Schmerzversorgung, insbesondere bei traumatischen Schmerzen, abdominellen Schmerzsyndromen, Thoraxschmerz und in der kindlichen Analgesie. Die Schmerztherapie wird damit medizinisch klarer und rechtlich belastbarer in die Versorgung integriert.
Erweiterte Applikationswege bei Notfallmedikamenten
Mehrere Medikamente können in der SAA/BPR 2025 über zusätzliche Applikationswege intranasal und intramuskulär eingesetzt werden. Das betrifft insbesondere den Bereich Analgesie, Sedierung und Krampfanfalltherapie.
Diese Erweiterung ist im Einsatzalltag besonders relevant, wenn ein i.v.-Zugang nicht unmittelbar verfügbar ist oder rasch gehandelt werden muss. Alternative Applikationswege verbessern damit die praktische Umsetzbarkeit in dynamischen, zeitkritischen und pädiatrischen Notfallsituationen.
Neu: Tranexamsäure in der SAA/BPR 2025
Mit der SAA/BPR 2025 wurde Tranexamsäure neu als eigenständige Medikamenten-SAA aufgenommen. Damit steht für die präklinische Versorgung von Patientinnen und Patienten mit Blutungen nach schwerem Trauma im hämorrhagischen Schock erstmals eine klar standardisierte Handlungsgrundlage zur Verfügung.
Für die praktische Anwendung besonders wichtig ist das enge Zeitfenster: Die Gabe soll nur innerhalb der ersten 3 Stunden nach Trauma erfolgen. Gleichzeitig grenzt die SAA die Anwendung bewusst ein. Für ein isoliertes Schädel-Hirn-Trauma, eine intracerebrale Blutung ohne Polytraumatisierung oder gastrointestinale Blutungen wird die Gabe nach aktueller Studienlage nicht empfohlen.
Als relevante Risiken werden unter anderem Hypotonie bei zu schneller i.v.-Applikation, allergische Reaktionen, Krampfanfälle, Sehstörungen sowie arterielle oder venöse Thrombosen bzw. Embolien genannt. Daher: immer als Kurzinfusion über min. 10 Min. verabreichen!
Neu: Metroprolol in der SAA/BPR 2025
Mit der SAA/BPR 2025 wurde Metoprolol neu als eigenständige Medikamenten-SAA aufgenommen.
Damit wird die präklinische Anwendung eines Betablockers im Rahmen des akuten Koronarsyndroms erstmals standardisiert geregelt. Vorgesehen ist Metoprolol bei STEMI bzw. OMI in zwei speziellen Konstellationen: bei nicht schmerzbedingtem tachykardem Vorhofflimmern über 100/min sowie bei multiplen ventrikulären Extrasystolen, als Richtwert mindestens 1 bis 2 VES pro 15 Sekunden.
Die empfohlene Dosierung für Erwachsene beträgt zunächst 2 mg i.v., gefolgt von einer möglichen Repetition mit 2 mg i.v. und anschließend 1 mg i.v., bis zu einer maximalen Gesamtdosis von 5 mg. Eine Anwendung ist nur bei Erwachsenen ab 18 Jahren vorgesehen.
Gleichzeitig grenzt die SAA die Anwendung klar ein. Metoprolol soll nicht gegeben werden bei bekannter Unverträglichkeit, Vormedikation mit Calcium-Antagonisten vom Verapamil-Typ, Zeichen einer akuten Herzinsuffizienz, pulmonaler Stauung, Hypotonie mit systolischem Blutdruck unter 120 mmHg, Bradykardie unter 60/min, AV-Block II° oder III° sowie bei Hinweis auf Hyperkaliämie im EKG mit Verweis auf das mögliche BRASH-Syndrom. Bei Asthma bronchiale fordert die SAA eine sorgfältige Nutzen-Risiko-Abwägung.
Als wesentliche Risiken werden Hypotonie und Bradykardie genannt.
Ein besonders praxisrelevanter Hinweis betrifft die Kombination mit Glyceroltrinitrat: Da beide Medikamente beim ACS fakultativ indiziert und hypotensiv wirksam sind, soll keine zeitgleiche Gabe erfolgen.
Änderung: Alters- und Gewichtsgrenzen
Im Rahmen der SAA/BPR 2025 wurden bei mehreren Medikamenten Alters- bzw. Gewichtsgrenzen präzisiert oder erweitert. Besonders relevant sind diese Anpassungen bei Esketamin, Fentanyl und Nalbuphin. Die Änderungen betreffen vor allem die pädriatrische Anwendung, die praktische Auswahl geeigneter Analgetika sowie die Frage, wann alternative Applikationswege im Rettungsdienst regelhaft genutzt werden können.
Esketamin
Bei Esketamin ist in der SAA/BPR 2025 eine Anwendung nun ab 10 kgKG vorgesehen. Im aktuellen Dokument wird dies als Altersbegrenzung mit „keine Anwendung bei Kindern < 10 kgKG (ca. 12 Monate)“ formuliert. Gleichzeitig wurde die Anwendung um nasale und intramuskuläre Applikationsmöglichkeiten erweitert, was die praktische Bedeutung dieser Grenze zusätzlich erhöht.
Fentanyl
Für Fentanyl legt die SAA/BPR 2025 fest: keine Anwendung bei Kindern < 21 kgKG (ca. 6 Jahre). Zusätzlich wird in den begleitenden Veröffentlichungen zur 2025er Version hervorgehoben, dass Fentanyl nun auch nasal und i.m. appliziert werden kann und diese Anwendung ab 21 kgKG bzw. ab etwa 6 Jahren möglich ist.
Benzodiazepine Krampfanfall
Im BPR Krampfanfall ist zusätzlich eine praxisrelevante Gewichtsgrenze genannt: Bei Patientinnen und Patienten über 10 kgKG ist maximal eine Repetition vorgesehen, bei unter 10 kgKG keine Repetition. Das betrifft zwar den Behandlungspfad und nicht nur ein einzelnes Medikamentenblatt, ist aber für die pädiatrische Notfallversorgung unmittelbar relevant.
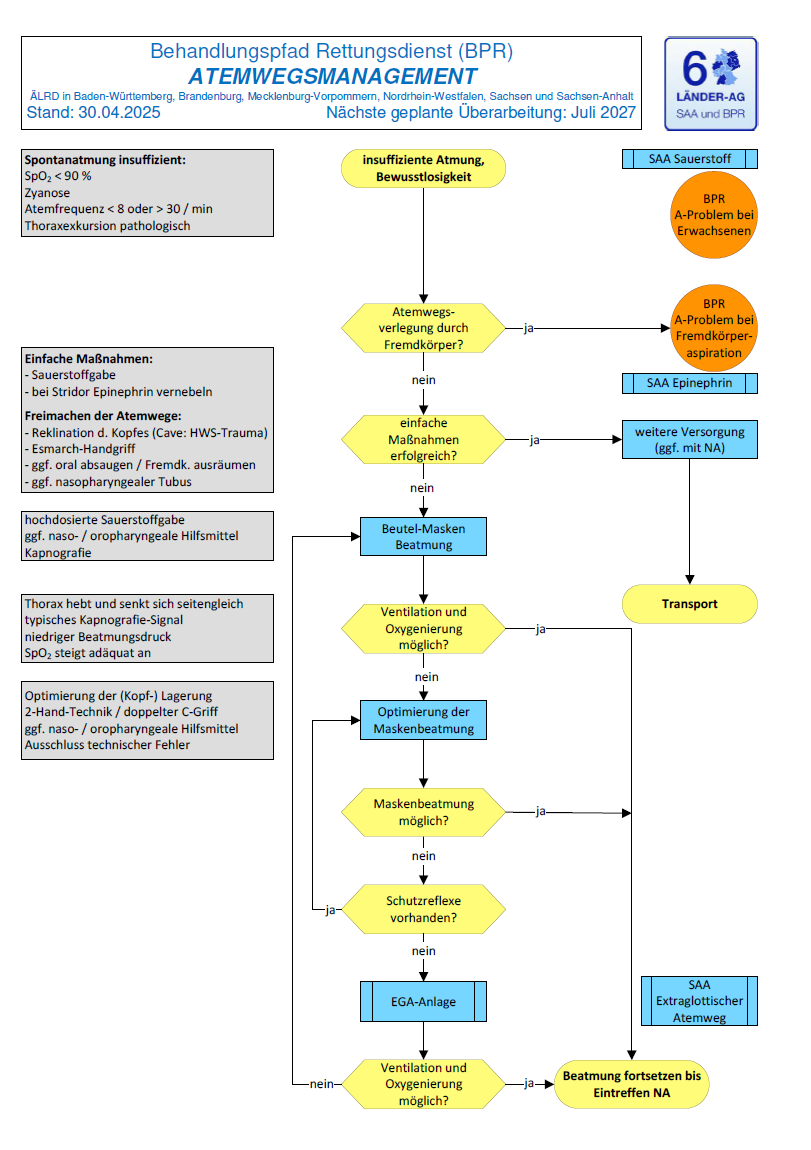
Änderungen im Atemwegsmanagement
Mit der SAA/BPR 2025 wird das Atemwegsmanagement deutlich strukturierter und sichtbarer in die Behandlungspfade eingebunden. Zentral ist vor allem der eigenständige BPR Atemwegsmanagement, der die Versorgung von bewusstlosen Patientinnen und Patienten mit insuffizienter Atmung als klaren Eskalationspfad beschreibt. Dabei wird ausdrücklich festgelegt, dass zunächst einfache Maßnahmen wie Lagerungsoptimierung, 2-Hand-Technik, Hilfsmittel und Beutel-Masken-Beatmung eingesetzt und der Atemweg dann bei ausbleibendem Erfolg stufenweise bis zur EGA-Anlage eskaliert werden soll. Als Erfolgskriterien werden unter anderem Kapnografie, adäquater SpO₂-Anstieg, seitengleiche Thoraxexkursion und niedriger Beatmungsdruck genannt.
Eine wesentliche inhaltliche Neuerung ist, dass das Atemwegsmanagement nicht mehr nur verstreut in einzelnen Algorithmen mitläuft, sondern als eigener Behandlungspfad mit klarer Zielsetzung formuliert ist: Vorrangig sollen Oxygenierung und Ventilation sichergestellt und Hypoxie möglichst früh verhindert werden. Der BPR beschreibt dabei ausdrücklich ein zügiges, systematisches und eskalierendes Vorgehen, das mit Basismaßnahmen beginnt und bei Bedarf bis zur Anwendung extraglottischer Atemwegshilfen führt.
Eigenständiger und klarer Eskalationspfad für das Atemwegsmanagement
Eine wesentliche inhaltliche Neuerung ist, dass das Atemwegsmanagement nicht mehr nur verstreut in einzelnen Algorithmen mitläuft, sondern als eigener Behandlungspfad mit klarer Zielsetzung formuliert ist: Vorrangig sollen Oxygenierung und Ventilation sichergestellt und Hypoxie möglichst früh verhindert werden. Der BPR beschreibt dabei ausdrücklich ein zügiges, systematisches und eskalierendes Vorgehen, das mit Basismaßnahmen beginnt und bei Bedarf bis zur Anwendung extraglottischer Atemwegshilfen führt.
Extraglottische Atemwegshilfen sind klar als Eskalationsstufe verankert
Im BPR wird die EGA-Anlage ausdrücklich als reguläre Eskalationsstufe eingebunden, wenn mit optimierter Maskenbeatmung keine ausreichende Ventilation und Oxygenierung gelingt. Das ist für die Praxis relevant, weil damit der Weg von einfachen Basismaßnahmen hin zur supraglottischen Atemwegssicherung klarer standardisiert wird. Die Entscheidung wird dadurch nachvollziehbarer und weniger von individueller Gewohnheit abhängig.
Invasive Atemwegssicherung wird deutlicher abgegrenzt
Die Erläuterungen zum BPR stellen zugleich sehr klar fest, dass weiterführende invasive Maßnahmen wie endotracheale Intubation oder Koniotomie grundsätzlich nicht zum Regelkompetenzbereich des nichtärztlichen Rettungsdienstpersonals gehören. Sie sollen vorbereitet werden, liegen aber regelhaft außerhalb des notsanitäterlichen Standardhandelns. Die Notfallkoniotomie wird ausdrücklich als Ultima ratio am Ende des Algorithmus beschrieben, also für die klassische „can’t oxygenate / can’t ventilate“-Situation. Gleichzeitig wird nur für extreme Ausnahmefälle bei drohender Reanimationssituation und fehlender zeitnaher Notarztverfügbarkeit ein Rettungsversuch mit weiterführenden invasiven Maßnahmen überhaupt als denkbar erwähnt.
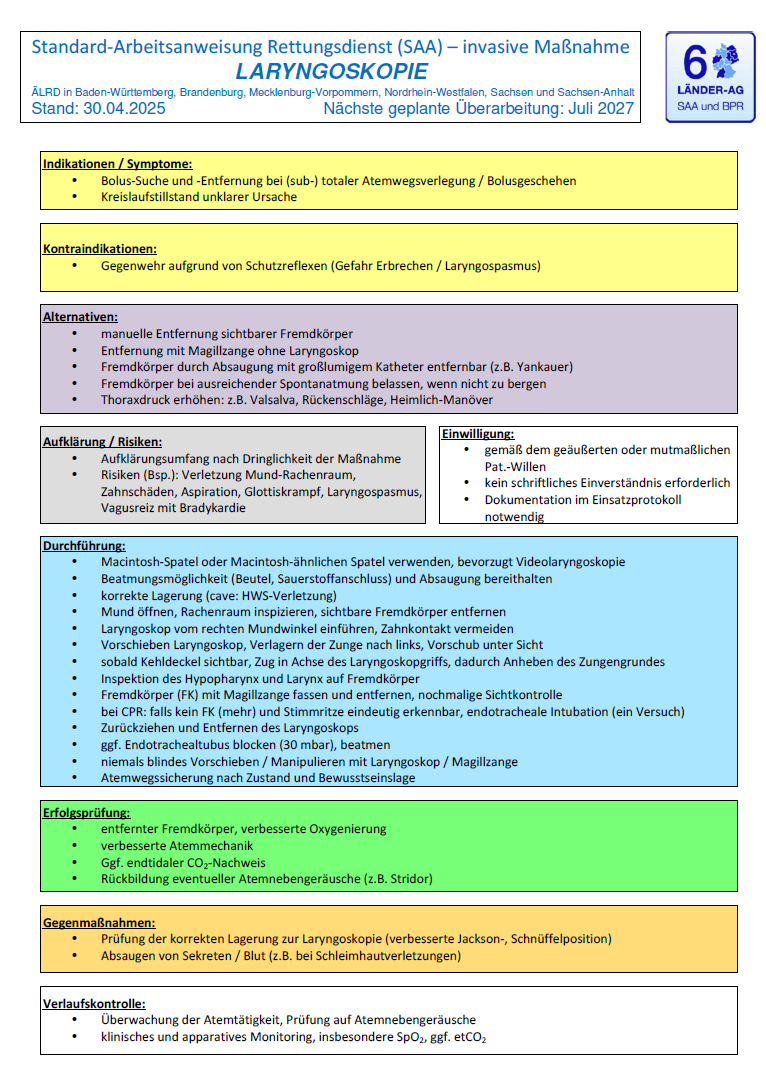
Laryngoskopie ist im Atemwegsmanagement deutlicher eingebunden
Eine relevante Änderung ist auch die stärkere Einbindung der SAA Laryngoskopie in konkrete A-Probleme. Im BPR A-Problem bei Fremdkörperaspiration wird bei schwerer Atemwegsverlegung die unmittelbare Laryngoskopie mit Fremdkörperentfernung, etwa mittels Magillzange oder gezieltem Absaugen, beschrieben. Wenn vorhanden, soll dabei ein Videolaryngoskop verwendet werden.
Auch beim A-Problem beim Erwachsenen ist die SAA Laryngoskopie als Anschlussmaßnahme klar verankert. Damit wird die Maßnahme deutlich praxisnäher in die A-Problem-Algorithmen eingebettet.
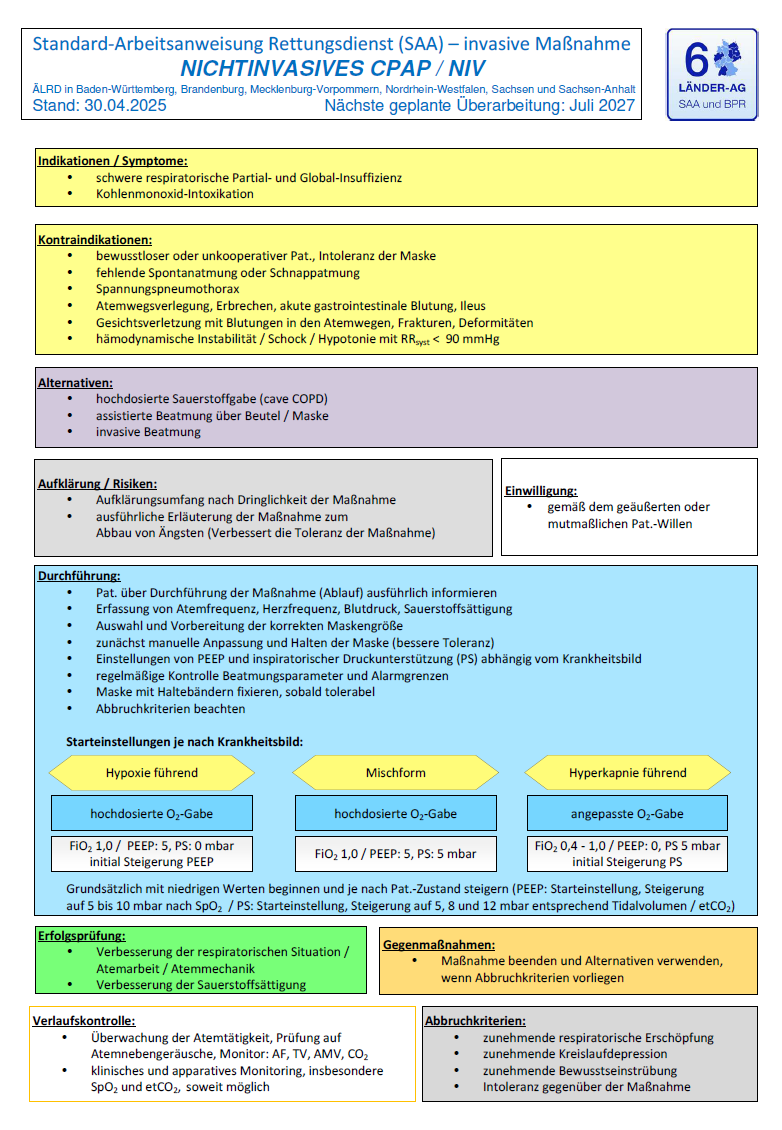
Nichtinvasive Atemunterstützung wird differenzierter abgebildet
Im respiratorischen Management zeigt die SAA/BPR 2025 eine klarere Differenzierung zwischen hypoxischen, hyperkapnischen und gemischten Störungen. Daraus ergibt sich eine gezieltere Einbindung von CPAP und NIV.
Beim kardialen Lungenödem wird die rasche Anwendung von CPAP bzw. PEEP ausdrücklich hervorgehoben; bei anderen Dyspnoe-Konstellationen wird zwischen führender Hypoxie und führender Hyperkapnie unterschieden und die Atemunterstützung entsprechend ausgerichtet. Das verbessert die praktische Zuordnung von CPAP und NIV zu konkreten Krankheitsbildern.
Atemweg und Beatmung sind auch in der Patientenanmeldung klarer berücksichtigt
Neu ist außerdem, dass das Thema Atemweg und Beatmung in der Handreichung Patientenanmeldung systematisch abgebildet wird. Dort werden unter A Airway und B Breathing gezielt Informationen wie spontan frei, gesichert, gefährdet, Tracheostoma, O₂-pflichtig, CPAP/NIV oder invasive Beatmung abgefragt. Das ist keine technische Atemwegsmaßnahme, aber eine relevante Änderung an der Schnittstelle zur Klinik: Atemwegsstatus und Beatmung werden standardisiert kommunizierbar.